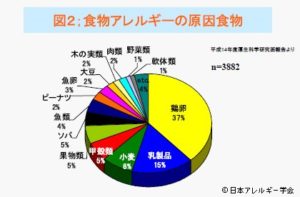
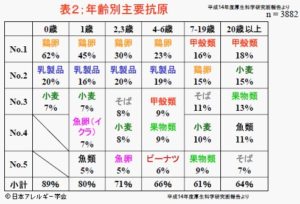
皆様の中には、保険証は万能だと思い込んでいる方がいらっしゃいます。
有効な健康保険証さえ持参していけば、ご自分が望む検査や治療が無制限に受けられるものと誤解されていませんか?
それどころか、医学的に妥当な診療を責任もって正しく行い実績を積み重ねていっても、保険診療報酬が得られないことがまかり通っているのが現状です。
たとえば、高円寺南診療所で専門的に診療している線維筋痛症という病名で保険診療はしていません。
その理由は、線維筋痛症という病名での保険診療の選択肢が非常に限られていて根本治療のためにはほとんど役に立たないからに他なりません。
ですから、保険医療のみが正当で妥当な医療であると思い込んでいる難病の患者さんは本当にお気の毒です。
難病の中には、作られた難病というものがあります。その最たる例が線維筋痛症です。この病気は保険医療制度が生み出した難病とさえいえるのではないかと考えています。
ちなみに、線維筋痛症は決して難病ではありません。治せる病気です。それが事実であることは、高円寺南診療所で鍼灸治療を受けたり、水氣道に参加したりして線維筋痛症を克服した多くの方々が何よりの証拠です。
また、これとは逆に、効果がほとんど認められないことがすでに判明している医療であっても、当然のように報酬が得られる場合もあります。
つまり、保険医療は万能ではないばかりか、大きな矛盾を孕んでさえいえるのです。
ただし、高円寺南診療所は、本来の保険医療制度の卓越性を高く評価しています。
そのため、日々、熱心に保険診療に取り組んでいます。それにもかかわらず、なお、厄介な手続きに追われています。それは、社会保険診療報酬支払基金との関わりにおいて顕著です。
如何に実例をお示しします。
その前に、予備知識として、まず、社会保険診療報酬支払基金とは何か、ということを当該基金自体のオフィシャルホームページで紹介されていますので、ご参照ください。
社会保険診療報酬支払基金
支払基金ってなにをしているの?
保険医療機関(薬局)からの診療に係る医療費の請求が正しいか審査したうえで、健康保険組合(保険者)などへ請求し、健康保険組合から支払われた医療費を保険医療機関へ支払いをする仕事をしています。
会社の従業員などの方は、協会けんぽや健康保険組合(保険者)などに加入しています。
加入者本人(被保険者)やその家族(被扶養者)が病気やケガをして、病院(保険医療機関)に行って治療を受けると、その医療費(1日から末日まで)は診療報酬明細書(レセプト)という形で病院から支払基金に請求されます。
支払基金はどのような業務を行っているのですか。
支払基金は、社会保険診療報酬支払基金法(昭和23年法律第129号)に基づき設立された法人であって、医療費の「適正な審査」及び「迅速適正な支払」を行うことを使命としています。また、平成15年10月から「特別の法律により設立される民間法人」として位置付けられたところです。
支払基金の具体的な業務は、保険医療機関等から提出された被用者保険分に係るレセプトの審査・支払業務のほか、高齢者医療制度関係業務、退職者医療関係業務及び介護保険関係業務に係る保険者からの拠出金(納付金)等の徴収及び市町村への交付金等の交付業務を行っています。
以下は、実際の返れい付せんです。
この質問に答えない限り、診療報酬は支払っていただけません。
もっとも、質問に答えたからといって、必ず支払っていただけるとは限りません。
審査委員会は高円寺南診療所に対して、必要理由を詳記、つまり詳しく書け、ということを求めてきているわけですから、それに従って、回答を準備しました。サックリとお読み流しいただければ幸いです。
返れい付せん(医科) 9月審査分
東京都社会保険診療報酬請求書審査委員会
この診療報酬明細書については、下記の理由により返戻いたしますので、
整備のうえ、この付せんを貼付したまま、次回請求時にご提出下さい。
下記の必要理由について詳記願います。
※ 関節腔内注射
下記の必要理由について詳記願います。
※ 超音波検査(断層撮影法)(その他)
・・・・・・・・・・・・・・・
※ 関節腔内注射が必要であった理由
直接的な個別臨床上の理由は、当該症例は、疼痛のため歩行困難を呈し、不均衡な姿勢での歩行のため膝関節その他の荷重関節の二次的障害を容易に来しやすい状況にあり、速やかな疼痛コントロールの必要があったためです。なお、該症例は臨床所見のみならず、予め実施した超音波検査所見からも比較的重度の単関節炎であることを認めました。なお喫煙者(Brinkman Index=300)であり、かつ、朝食摂取の習慣がなく食生活をはじめとする生活習慣の乱れが顕著であるため、急性関節炎の薬物治療として、消化管粘膜の保護のため非ステロイド系消炎鎮痛剤等の使用は最小限に制限すべきと判断したためです。
一般的な医学的理由としては、関節穿刺により化膿性炎症でないことを確認したうえで、ステロイドの関節内注入法が有効であることはすでに以前から証明されています。
実際には、速効性を確保する目的で、ステロイド剤(トリアムシノロン0.5mg)に局所麻酔薬(1%カルボカイン0.5ml)を混注としました。なお超音波検査パワードプラー法により、炎症部位の中心を特定し、その部位に精確に関節腔内注射を実施しました。関節注射実施の後、施設内歩行テストにて、歩行障害の程度が10→5、安静時局所疼痛の程度が10→1となり、均衡のとれた姿勢で帰宅可能であることを確認することができました。
※ 超音波検査が必要であった理由
直接的な個別臨床上の理由は、当該症例は、すでに3年前に初回の痛風発作を経験していますが、その後は発作がありませんでした。疼痛のため顕著な歩行困難を呈し、過体重(BMI27.0:肥満度Ⅰ)による慢性的な力学的負荷や骨折等の可能性も否定できないという臨床的背景があったためです。
一般的な医学的理由としては、痛風の診断および類似病態との鑑別のみならず、炎症の重症度とその拡がりを確認する必要のためです。
検査目的:
軟部組織および骨皮質の微細な構造障害、炎症所見および尿酸ナトリウム塩の結晶沈着を観察する必要がありました。
検査方法:
体表部用のプローブ(7.5MHz)を用いて断層撮影法およびパワードプラー法を実施しました。
根拠となる医学的エビデンス:
パワードプラー法で病変部の炎症性の異常血流シグナルの有無を確認することにより、炎症の拡がりとパワードプラ―シグナルによるグレードを評価が可能になります。
骨病変の評価において超音波検査は単純エックス線よりすぐれていること、
Schuleller-Weidekamm C, Schueller G, Aringer M,et al:Impact of sonography in gouty arthritis:Comparison with convention radiology, clinical examination, and laboratory findings.Eur J Radiol 62:437-443,2007
また超音波検査は軟骨表面の尿酸塩結晶の検出に有用であること、
Thiele RG,Schlesinger N:Diagnosis of gout by ultrasound.Rheumatology(Oxford)46:1116-1121,2007
以上の記載は、高尿酸血症・痛風の治療ガイドライン第2版(編集:日本痛風・核酸代謝学会ガイドライン改訂委員会)2010、によるものです。
結晶沈着所見の周囲あるいはごく近接した部位に炎症性変化や構造障害が描出されることで、痛風に起因する所見であることを強く推測することが可能です。
如何でしたでしょうか。
このように、当然の保険医療でさえ、このような負担を医療機関に求めてきているのです。
たとえ、表面的には悪意ではないとしても、実質的にはかなり厳しい医療の抑制の意図がにじみ出ていることを感じ取っていただけたでしょうか。
極論は避けたいところですが、保険医療の崩壊は既に始まっていると考えざるを得ないのが医療現場の実情です。
この現状に対して、どのような態度で取り組むべきなのでしょうか。
それには、国民が保険医療の見えない部分をしっかりと見据えたうえで、しかるべき意思表示と民主主義にのっとった行動を開始する必要があると思います。
皆様は、いかがお考えでしょうか。