カテゴリー: コラム
A・YAさんは、平成26年の7月からずっと続いている頭痛をはじめとする全身の激しい痛みのために苦しみ、当診療所通院中の知人の紹介で来院されました。
診断は、線維筋痛症でした。
高円寺南診療所では決して珍しいケースではないのですが、初診時に喫煙者であったにもかかわらず、
禁煙に成功し、半年ほどで著明な改善が得られた例としては貴重であるため、
A・YAさんご自身が効果的であったと考えておられる工夫について紹介していただくことになりました。
背景情報を添えて掲載させていただきました。どうぞご参考になさってくださいますように。
なお、紹介文中にはJ-FIQと点数が表記されています、J-FIQとは、
線維筋痛症が患者の日常生活にどの程度影響を及ぼしているかということに関する質問票であるFIQの日本語版です。
線維筋痛症は、症状が多彩なため治療評価が簡単ではありません。
病気の進行度や症状、患者さんの機能障害の程度などを総合して疾患活動性といいます。
効果的治療のためには、疾患活動性や治療の評価を客観的に適切な尺度を使う必要があります。
痛みだけではなく多様な障害を総合的に評価することが不可欠です。
J-FIQは治療の評価方法として日本で使用しうる唯一の基準です。
20項目の質問等に基づき評価結果を数量化することができます。
/////////////////////////////////////
タイトル:(線維筋痛症で)痛みがあったのに気にならなくなった私
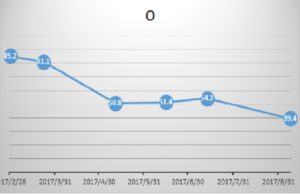
JFIQ点数のグラフ
今年の2月下旬に初診(J-FIQ 85.2点)
J-FIQスコアは70点以上で疾患活動性高度と評価するので、
A・YAさんの線維筋痛症の疾患活動性(重症度)は初診段階で高度でした。
3月下旬に鍼治療(担当:坂本光昭 鍼灸師)開始
5月下旬に禁煙開始(J-FIQ 77.6点)
J-FIQスコアの減少は 85.2-77.6=7.6ですが、これは20点以上減少しなければ改善とは認めることができません。
喫煙者の鍼治療効果は限定的です。
6月中旬に禁煙継続約3週(J-FIQ 51.4点)
J-FIQスコアの減少は 85.2-51.4=33.8で、20点以上減少し改善しました。
J-FIQスコアで70~50点の範囲では疾患活動性は中等度と評価します。
禁煙をはじめて3週程度でも、鍼治療効果は発揮されやすくなります。
疾患活動性は高度から中等度になりました。このような時期になると線維筋痛症の患者さんは、意欲的で積極性が増し、
過活動になりがちです。軽い躁状態に転じる方も少なくありません。
今年のお盆を過ぎた7月中旬頃(J-FIQ 54.2点)
A・YAさんも例外ではなく、すでに禁煙に成功し、自己効力感が高まったためか、新しいことに取り組みました。
それが、結果的には好ましい取り組みだったようです。
以下に、A・YAさんの生活観の変化のプロセスをまとめてみました。
以前からやりたかったこと(「断・捨・離」)
にチャレンジしようという気になった。
やれることから毎日少しずつ始めてみた。
結果の評価は、加点法(一か所でもできたら自分をほめる)
不要なモノを捨てることで自由スペースが拡大した。
こだわり思考が減った分、頭と心に空きスペース(余裕)が生まれた。
ネガティブ思考からポジティブ思考へ迎えるスキマ(余裕)が確保できた。
モノ軸から自分軸へ。
今月(J-FIQ 39.4点)現在、断捨離とともに禁煙、鍼治療を継続中。
J-FIQスコアは50点以下で疾患活動性は軽度と評価しますので、
39.4点であれば、病状は大分落ち着いてきたといえます。
J-FIQスコアの減少は 85.2-39.4=45.8、十分な改善ですが、
あと5点ほど減少すれば、著明改善に到達です。
テーマ:
線維筋痛症診療のお問い合わせ電話で受付担当者が困惑していること。
<御意見、ご感想をお待ちいたしております。>
パターン1:
(場面)当方の事務職員が、電話をお受けした途端
(状況)<線維筋痛症の件で>と切り出され、明確なご用件をお伝えくださらぬまま、
いきなり一方的にご自分の病状経過を怒涛のようにお話はじめ止まらなくなるケース。
時系列的に一気に早口で、しかもエネルギッシュ、相槌も打てない状態が延々と続きます。
【すべての経過を相手に聞かせてからでないと話を先に進めることができない】と思い込まれているかのようだそうです。
⇒ 御自分の苦痛や苦悩を、誰かにしっかり訴えたい、というお気持ちが強いことがうかがわれます。
おそらく、周囲の人々に、何度も同じように訴えてこられたのではないでしょうか。
専門家でない一般の方が、このような状態にある方の訴えを受け止めることは相当な困難を伴うことが想定されます。
もっとも、専門家であれば特別な責任が発生しますので、一般の方とは質的に違った困難に直面することになります。
パターン2:
(場面)根気を要する傾聴の後、ようやく相互の対話や質疑応答による情報交換の段階に入ったかという段階
(状況)すでに自覚症状について詳細をお話いただいたにもかかわらず、
必要なコミュニケーションの流れを何度も中断し、
<痛み>や<苦悩>のテーマに逆戻りしてしまうケース。
【医療機関として必要不可欠な段取りや手続きのご説明について十分にお伝えすることが困難を極めます。】
⇒ このパターンもパターン1との類似点がありそうです。
とにかく、<今、この瞬間、この場で、自分を受け止めてほしい、無条件で理解してほしい、あるいはそんな自分の存在を見捨てないで欲しい>
という魂の叫びを聴く思いがいたします。
しかし、このような面識のない方との電話でのやりとりのプロセスは、
医療、とりわけ保険医療の限界を超えたご要望であることを正しく冷静に受け止めていただかざるを得ません。
あるいは、社会全体で対策を講じ、支えていくべき性質の訴えが、そこには内在しているのではないでしょうか。
パターン3:
(場面)必要な手続きや規則などのシステムをご説明した後
(状況)準備手続きを省略し、原則を無視して、例外的に、その当日すぐに診察して欲しい、というケース。
⇒このパターンの方は、医療機関にとって不可欠な手続きが
患者であるご本人の利益の確保のために必要であることを
ご理解されていないのではないでしょうか。
ご自分に対して誠意をもって支援したいと願っている周囲の人々や医療機関が見つかっても、
そうした善意の人々の困惑させることが、御自分自身にとっても損失と無駄を生むことにお気づきではないようです。
医療機関を受診するための最低限のルールとマナーの意味について、
冷静な判断に辿り着くことができない状態にあるのではないでしょうか。
パターン4:
(場面)最初、やり取りの途中、受診決定のための最終過程、のいずれの段階でも遭遇する場面です。
(状況)<生活保護受給者で弱者なので、特別の配慮と支援があって当然である>
という含みでたたみかけてこられるケース。
⇒弱者は生活保護受給者ばかりではありません。また生活保護受給者がすべて弱者であるとも限りません。
このような方々の多くは、ご自分自身を社会的弱者だとお考えになっているようにお見受けします。
そのようなお考えの方々をも必死に支えている多くの善意の人々や医療機関も同じ弱者の仲間である、
という気づきを期待することは難しいことのようです。
ただし、両者の違いは、<希望を失った弱者と自らを見なしている存在>なのか、
<希望を持った弱者>なのか、というあたりにあるのではないか、と思います。
医療機関は、たとえ弱者であっても、希望を失ってしまっては世間様に対して何のお役に立つこともできません。
医療機関は希望を失わないでいる限り、癒しのわざを発揮できる可能性をもった組織なのだと思います。
高円寺南診療所は、希望を失わない、という前提で、より弱者の立場にありたいと願ってきました。
しかし、これを逆に申し上げれば、私共を<希望を失った弱者>に引きずり込もうとする他者に対しては、
たとえ相手がどなたであっても、徹底的に抗議する姿勢を貫く立場にあることも明言させていただきたい、と存じます。
パターン5:
<障碍者として認定して欲しい>というケース。
障碍者の認定基準に該当しないのに、障碍者として認定して欲しい、
という御要望にお応えすることは不可能です。
高円寺南診療所の弱者の定義でいえば、そうした一方的な自己主張をされる方は、弱者とはみていません。
私共のいう弱者とは、社会全体で対策を講じ、皆で支えていくべき性質の問題を抱えながら、
かつ、当然の権利を持ちながら誰からも支援を受けることのできない個人や組織を意味します。
なぜ、高円寺南診療所が弱者なのか、という御質問に対しては、
疾病や病人の中には、社会全体で対策を講じ、皆で支えていくべきであるはずなのに、
そこから漏れてしまったような皆様、つまり、真の意味での弱者に相当する皆様を応援し続けているからです。
たとえば、わが国の医療制度、とりわけ保険医療制度の中できちんと救済すべき策を講じるべきであるのに、
制度の不備や視野の狭さのために救済されていない方々を、国家や社会全体に欠落した役割を補い、
何とかお支えしたい、希望を持ち続けていただきたい、そう願って誠実に実践すれば、
医療機関は、少なくとも経営的・経済的な弱者に陥ります。
国家や自治体、地域共同体に臨みたいことは、弱者を支えようとしている真の弱者こそを支えていただきたい、
少なくとも、その試みを妨げないでいただきたい、ということに尽きるのではないかと考えております。
“他者を助け、支える者たちへの配慮” これが無視され続けていくならば、
わが国の医療・介護・福祉は崩壊していかざるを得ないのではないでしょうか。
最近よくある質問:
<町医者(開業医)には定年が無いようですが、先生は何歳まで医者を続けますか?>
「医師の平均寿命は68歳~73歳」というデータをみました。
東京都の全医師の平均寿命は68歳だとのデータもあるようです。
開業医はもっと短いのだそうで、平均60歳前後という情報を、とある筋(元某国立大学医学部教授、現在、都内開業医)から得ましたが、これが本当だとすれば、還暦間近な高円寺南診療所の院長はいつ死んでも不思議はありません。
そこで、それなら頑張って死ぬまで働こう、ということにしたらよいのでしょうか? 少し考えてみることにしました。
さて全国保険医団体連合会は「医師および歯科医師の精神状況についての意識調査」を行い、「4人に1人がうつ状態」など心身状態が明らかにしました。
少し古いデータなのですが、同調査は2007年10月6、7日の第22回保団連医療研究集会の全国共同調査として、福岡県保険医協会理事の財津吉和氏が発表したものです。
以下、要旨をさらに簡略化して紹介し、高円寺南診療所との比較検討を試みました。
結果概要
開業歴平均17・7年、無床診療所が92・4%、平均年齢58・4歳。1週間の平均労働時間43・7時間。
65%が労働基準法の目安である週40時間をはるかに超えていました。
60時間以上が8・8%もいました。
⇒ 高円寺南診療所は平成元年開設ですので、開業歴は28年で、データ平均より10年長いです。
また改めて計算してみると私は1週間平均労働時間が80時間に達するので、労働基準法の目安の2倍に達していることに気が付きました。
しかし、無床診療所の院長で現在57歳ですので、とても参考になるデータベースということになります。
▼開業の直接の動機は?
1位「私生活の確保」、2位「専門性を生かす」、3位「経済的理由」
⇒ 高円寺南診療所を開業した直接の動機は、いずれでもなく、物の弾みと運命、とでも言いましょうか・・・つまり、結婚と同じで、ご縁と成り行きです。
心身の具合
▼現在の疲労状況は?
「身体は疲れている」(82・4%)「不眠症である」(45%)。
「限界、心身共にかなり疲れている」(30%)。
⇒ 高円寺南診療所の院長は、その日の疲れを、その日のうちに癒すことはまだ難しいですが、
水氣道と聖楽の御蔭で、その週の疲れを翌週に持ち越すことはほとんどなくなりつつあります。
▼今、ストレスに感じていることは?
何らかのストレスがある(81.2%)。経営問題(38・3%)とくに従業員問題、
他に家庭内の問題など
⇒ ストレスは私にもあります。しかし、ストレスには2種類あって、通常のネガティブな意味でのディ・ストレス、
これに対して、ポジティブなストレスもあり、ユウ・ストレスと呼ばれています。
私はディ・ストレスをユウ・ストレスに変換するスキル(水氣道と聖楽)を体得することで、ストレスを成長のエネルギー源としています。
▼息抜きの方法は?
息抜きはできている(86.8%)
方法は、趣味、飲食・会食など
⇒ 高円寺南診療所の院長には趣味はありません。水氣道、聖楽院での活動は、ライフワークです。
しかも、有意義なストレスを解消法です。
かなり厳しく、積もり積もったストレスに押しつぶされそうになっている他の医師にも水氣道や聖楽院を勧めたいと思いました。
多忙で、有能で、しかもミッションを持った方には水氣道や聖楽院への参加はお勧めだと考えるからです。
▼自分の本来の性格(精神状況)は?
うつ気質(23・4%)
⇒ うつ気質であることを自覚している医師が異常に多いです。
高円寺南診療所では心療内科を専門標榜し、しかも東洋医学を併用して、心の気質と体の体質の分析をしています。
そもそも、“うつ気質”の定義が問題ですが、うつ気質であると気づけるのは、一定レベルの知性と感性の持ち主であることの証明でもあります。
また、低レベルの理不尽なクレーマー族の犠牲にはなりますが、他者配慮性に優れ使命感や責任感が強いため自己犠牲を強いてしまいがちです。
したがって、現代社会の理不尽な医療構造にあって、誠実で優秀な医師が元来“うつ気質”でなくとも“うつ状態”に陥らざるをえない危機的状況である、ということも一般の皆様にご理解いただきたいと思います。
▼現在の精神状況は?
うつ状態(27・3%)、うつに対して服薬している(26・7%)
⇒ 医師の4人に1人以上が、うつ状態とは、どのようなことでしょうか?
これは大問題です!
▼相談相手は?
配偶者(約半数)。いない(16・2%)、8・2%が精神科医等(8.2%)
⇒ 高円寺南診療所の院長の相談相手は事務長(配偶者、兼院内薬剤師)です。
これも平均的、ということでしょうか。 仕事、今後に関して
▼今の仕事に対する愛着は?
「ある」(75・7%)、「ない」(21・8%)
⇒ 高円寺南診療所での仕事に対する愛着は、かなり強いものがあります!
なぜでしょうか? それがミッションだからです。
▼生まれ変われるとしたら、再び今の仕事を選ぶか?
「はい」(58・9%)、「いいえ」(14・8%)
⇒ 復活したら、神様と相談して職業を決めることでしょう。
▼「引退する年齢」は?
「死ぬまで働く」「体力が続く限り」(45・5%)
⇒ たぶん、上に同じです。しかし、患者の皆様次第です。
相互の信頼関係が維持できなくなり次第、医師を辞める覚悟です。
▼今までの人生は満足か?
「満足」(84・3%)
⇒ 多忙で、ストレスを抱え、しかもうつ状態になって抗うつ剤を内服しながら、
仕事を続けている医師が多いのに、この「満足」率の高さをみて、背筋が凍ります。
明らかにワーカホリック(仕事中毒)の医師が少なくない、という証ではないかと思います。
高円寺南診療所の院長医師は現状のみに対しては常に“不満足”です。
しかし、お蔭様で、抗うつ剤や睡眠薬を服用することなく、水氣道と聖楽院で英気を養い、困難を可能性に、ピンチをチャンスに転換してくることができました。
これまでの自分の経験はすべて財産であり、ご縁のあったすべての皆様に感謝しています。
まとめ
多くの開業医が厳しい医療環境下で、心身両面に及ぶストレスにさらされ、
うつ状態になりながら耐え忍んで、日常診療に従事している現状が明らかにされています。
そもそも開業医の寿命はなぜ短いのでしょうか。労働環境が厳しすぎるためというのも理由の一つでしょう。
超長時間の労働、不安定な休日、世間から思われている程高くはない所得と生活水準、
世間知らずでお人よしの開業医を食い物にする悪賢い業者の群れ等々、
客観的に見ても医師の労働環境は、医師の健康にとって良くない要素が多いと思われます。
社会的責任や義務などの負担に見合うだけの自由も権利、社会的保障もあるとは思えません。
元来、医師になるには相当に我慢強く、努力家タイプでなければならないことは、これまでの経験上、想定はしていました。
しかし、我慢の限界を超えて、蓄積疲労を募らせ、それでも使命を全うしようとし続けている多くの開業医たちの実態を、
どなたがどれだけ理解しているというのでしょうか。
こうした現状に対して、何らかの国家的な施策が早急になされなければ、取り返しのつかない事態に陥りつつあります。
そうなれば国民全体にとっても、危機的状況になり、しかもそれは壊滅的な打撃になることでしょう。
私たちは政府に対し、早急な医療政策の大転換を迫ることも大切ですが、まずは国民の皆様の意識改革こそが急務だと思います!
世界に冠たる国民皆保険制度を堅持し、健康保険証一枚で、国民が安心して十分な医療を受けられ、
また、医師が余裕を持って、最良の医療を提供できるよう、私たちも求めていきましょう。
しかし、現実の問題として、病気によっては(例、線維筋痛症)、保険診療の枠組みだけでは、限界があり、十分に対応できないケースもあります。
こうした現行の保険医療や生活保護受給者対応など未解決な現場での諸問題の解決を、
開業医の一方的な献身と負担だけに求めて当然視する国や自治体、企業などの態度は問題です。
問題はそれだけではありません。受診者の皆様ご自身が正しい認識に基づき、妥当な行動決定をし、
日本の医療をしっかり支えていこうとする勇気と覚悟をもっていただくことこそが緊急の課題だと信じます。
一開業医が頭痛専門医資格取得するまでのプロセス
高円寺南診療所は、三つの「み」(痛み、痒み、悩み)の相談には経験豊富です。
痛みに関しては、リウマチ専門医でもあることから、関節リウマチ、骨粗しょう症、
変形性関節症、線維筋痛症に至るまで広範な領域について対応しています。
そうした痛みの患者さんの中には慢性的な頭痛に悩まされている方がいらっしゃいました。
ほとんどが脳神経外科などで行うCTスキャンやMRI、あるいは脳血管造影などの大掛かりな画像検査では異常が見つからない一次性頭痛です。
つまり、筋緊張性頭痛や片頭痛などが多いのですが、頻度の多い日常的な慢性頭痛を問題視していないせいなのか、
市販の鎮痛剤でしのいでいるうちに薬物乱用頭痛に陥っている方が少なくありませんでした。
これらの頭痛に共通している原因はライフスタイルの乱れ、不良姿勢、心理社会的なストレッサー、慢性疲労などです。
こうしたタイプの患者さんを専門的にチーム医療で診療し、
実績を積み上げてきた高円寺南診療所が、慢性頭痛で悩む多くの皆様に対して適切なサポートをする場としての体制を築き上げることは
大いに意味のあることだという認識を持つに至った次第です。
そこで、専門的な頭痛外来を実施していくための準備を始めました。
さっそく日本頭痛学会へ入会しました。
すると、最近になって専門医制度が導入されるようになりました。
頭痛医療を専門とする優れた医師としての見識を深め、頭痛診療に関する客観的な質を表示することは、とても大切なことだと考えました。
それが頭痛専門医資格の取得です。
もちろん、この資格を持たずとも立派な診療を続けている医師は少なくありませんが、
日進月歩の頭痛医療をあらためてきちんと研鑽しておくことが望ましいのではないかと考えました。
<参考>一般社団法人日本頭痛学会専門医制度に関する規則
第 1 条【目的】 日本頭痛学会専門医制度(以下「専門医制度」という.)は,
頭痛医療を専門とする優れた医師を養成し,
頭痛医療の進歩発展とその水準の向上をはかり,
国民の健康, 福祉に貢献することを目的とする.
そこで、さっそく専門医資格を取得するための準備にとりかかったのですが、
これがなかなか容易ではないことを知りました。
専門医資格認定試験を受験するための資格がとても厳格だからです。
ただし、努力すれば決して不可能ではなく、それなりの道筋が与えられていることも知りました。
これまでに通過してきた道筋と、今後の進むべき道程を紹介させていただきます。
1.頭痛専門医受験資格取得までのプロセス
受験資格
1)日本頭痛学会正会員資格(取得済み)
2)基本領域における頭痛関連学会の専門医の資格(取得済み;内科学会認定医)
3)頭痛関連学会の専門医認定研修期間中2年以上の頭痛診療の研修を受けている
4)<頭痛関連学会(基本診療領域などの学会)専門医取得研修期間中に頭痛診療の研修を受けている場合は、2年相当の頭痛診療研修歴と認める>
(研修済み:国家公務員共済組合等連合会虎の門病院)
5)日本頭痛学会認定研修教育施設で3 年以上の研修歴(非該当)
⇒上記研修期間の合計が3 年に満たない場合は不足分を HMSJ と教育セミナーの受
講により教育施設等での研修歴に代替できる。 (準備中)
〇 HMSJ(Headach Master School Japan)と日本頭痛学術総会時の教育セミナー受講により
頭痛専門医の受験資格である教育認定病院での診療歴として下記のとおり認められます。
なおHMSJはプログラム全日程に出席するとともに、ポストテストに合格する必要があります。
〇認定教育施設による研修期間の合計が3年に満たない場合は不足分をHMSJと教育セミナーの受講により教育施設等での研修歴に代替できます。
ア) HMSJ受講+PostExam合格 1回 + 頭痛学会総会教育セミナー 1回 で研修歴1年と認める
イ) HMSJ受講+PostExam合格 2回 + 頭痛学会総会教育セミナー 1回以上 で研修歴2年と認める
ウ)HMSJ受講+PostExam合格 3回 (合格済)
かつ、頭痛学会総会教育セミナー 1回以上
第45回日本頭痛学会参加および教育セミナー受講予定(2017年11月10日・11日:大阪国際交流センター)で研修歴3年と認められます。
なお実際に頭痛診療を実践している旨を記載した頭痛学会代議員の推薦書を添付することが必要とされます。
幸いなことに、講習会受講後の3回に及ぶ筆記試験にはすべてストレートに合格できたので、
残りは、教育セミナーの受講を果たせば、ようやく頭痛専門医受験資格を得ることができるところまでこぎつけることができました。
残るのは次の2つのステップです。
2.日本頭痛学会専門医認定試験合格
第11回日本頭痛学会専門医試験2018年8月受験予定
3.頭痛専門医登録
高円寺南診療所はすでに頭痛外来で実績を挙げていることを自負していますが、
何とか最終ゴールまで到達して、診療の質を客観的にお示しすることができるよう努めて参りたいと思います。
テーマ:医療のためのヒント
診察室だけでは治せない病気(その3)
< 各種の医学体操と水氣道® >
現代人の生活習慣病の原因の一つが「うつむき姿勢」です。
これは若い方にも激増していて、ご本人たちは全く気付いていないことが少なくありません。
実は高円寺南診療所の鍼灸師の坂本光昭氏も例外ではありません。
もっとも彼の場合は生活習慣病というよりは、職業病とみるべきでしょう。
鍼灸治療が「うつむき姿勢」によってもたらされる心身のアンバランスの調整に有効であることは、豊富な症例を通じて実証済みです。
しかし、受け身の治療ではなく、積極的なセルフ・ケアと併用することが望ましいと考えます。
水氣道®や、聖楽院で発声練習や歌唱トレーニングに参加を継続されている皆様は、
次第に首の筋肉の異常に気付くようになるようです。
この気づきが自然治癒力を促進することに役立ちます。
「うつむき姿勢」による首の筋肉の異常は、頸椎の中心にある副交感神経(主に、10番目の脳神経である迷走神経)の異常を招きます。
副交感神経は、内臓や血管、呼吸器などをコントロールする、もっとも重要な神経のひとつです。
そのため、「首こり」が心身の不調をもたらしてしまうのです。これを「首こり病」と名づけた医師がいます。
東京脳神経センターの松井孝嘉博士です。
学術的な場では、頸性神経筋症候群と表現されているようです。
松井博士は、「首こり病」がもたらす17疾患を紹介しています。
これらはすべて心身症(心療内科専門医が担当する領域)です。
実際に、高円寺南診療所で毎日診療している疾患群のオンパレードです。
首こりが原因で起こる17の疾患(松井孝嘉による)
緊張型頭痛、めまい、自律神経失調症、うつ、パニック障害、ムチウチ、更年期障害、慢性疲労症候群、ドライアイ、多汗症、不眠症、機能性胃腸症、過敏性腸症候群、機能性食道嚥下障害、血圧不安定症、VDT症候群、ドライマウス
不定愁訴の根本的な治療は、まず「首こり」から
不定愁訴は、耳鼻科、眼科、消化器内科などさまざまな診療科目の症状が出るのが特徴。
各専門医の元を訪れても、病院の検査では、異常は見つかりません。
結局は痛み止めなど、“その場しのぎ”の治療をされているのが現状です。
全身の不調は薬では解決しません。
薬をやめればすぐに再発するどころか、症状は一向に改善されず、むしろ徐々に悪化していきます。
なぜならば、副交感神経の異常をもたらす「首こり」の治療が行われていないからです。
首こりが原因と診断されないまま的外れな治療を続けると、症状はさらに悪化し、最終的にはうつ状態になってしまいます。
これは、首こりが原因で起こるうつで、「精神うつ」(精神科領域)と区別するために、「頚筋性うつ」(心身症:心療内科領域)と呼ぶ専門家がいます。
しかし、今や「頚筋性うつ」は、うつ状態全体の90%を超えています。
ですから、精神科に行って抗うつ剤を処方してもらっても根本的な治療にはなりません。
心身ともにダメになる前に、まずは首こり病の可能性を疑って、高円寺南診療所のスタッフに相談してください。
ARCHIVE
- 2024年5月
- 2024年4月
- 2024年3月
- 2024年2月
- 2024年1月
- 2023年12月
- 2023年11月
- 2023年9月
- 2023年7月
- 2023年5月
- 2023年4月
- 2023年1月
- 2022年12月
- 2022年11月
- 2022年9月
- 2022年7月
- 2022年6月
- 2022年5月
- 2022年4月
- 2022年3月
- 2022年2月
- 2022年1月
- 2021年12月
- 2021年11月
- 2021年10月
- 2021年9月
- 2021年8月
- 2021年7月
- 2021年6月
- 2021年5月
- 2021年4月
- 2021年3月
- 2021年2月
- 2021年1月
- 2020年12月
- 2020年11月
- 2020年10月
- 2020年9月
- 2020年8月
- 2020年7月
- 2020年6月
- 2020年5月
- 2020年4月
- 2020年3月
- 2020年2月
- 2020年1月
- 2019年12月
- 2019年11月
- 2019年10月
- 2019年9月
- 2019年8月
- 2019年7月
- 2019年6月
- 2019年5月
- 2019年4月
- 2019年3月
- 2019年2月
- 2019年1月
- 2018年12月
- 2018年11月
- 2018年10月
- 2018年9月
- 2018年8月
- 2018年7月
- 2018年6月
- 2018年5月
- 2018年4月
- 2018年3月
- 2018年2月
- 2018年1月
- 2017年12月
- 2017年11月
- 2017年10月
- 2017年9月
- 2017年8月
- 2017年7月
- 2017年6月
- 2017年5月
- 2017年4月
- 2017年3月
- 2017年2月
- 2017年1月
- 2016年12月
- 2016年11月
- 2016年10月
- 2016年9月
- 2016年8月
- 2016年7月
- 2016年6月
- 2016年5月
- 2016年4月
- 2016年3月
- 2016年2月
- 2016年1月
- 2015年12月