今回は交感神経が働き続けることによる弊害の第二段階である「持続性疲労」を見ていきましょう。
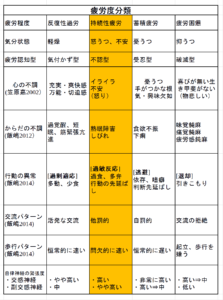
疲労度分類のオレンジ色の部分と自律神経の働きの表を見ながら読んでください。
(表をクリックで拡大、はっきりと表示されます、ブラウザの戻るボタンで戻ってください)
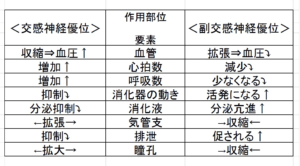
自律神経のはたらき
交感神経が働くと倦怠感、痛み、痒みの感覚が抑制されます。
(表をクリックで拡大、はっきりと表示されます、ブラウザの戻るボタンで戻ってください)
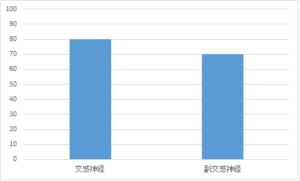
持続性疲労の自律神経状態をグラフでイメージすると
ようになります。
(表をクリックで拡大、はっきりと表示されます、ブラウザの戻るボタンで戻ってください)
交感神経の緊張が緩和しないため、その交感神経の緊張に対抗しようとして副交感神経の緊張を高めることによって自律神経系全体のバランスを取り戻そうとします。
交感神経をアクセル、副交感神経をブレーキだとすると両方同時に踏み込んだ状態であるといえます。
この状態では、脳の過活動により熟眠できません。
イライラや不安を感じやすくなり、過食をしやすくなります。
それは消化器の働きを活発にすることにより、副交感神経の機能を上げてほっとしたいからです。
このような経験をしてしまうと、 脳の情報処理の原則である「快・不快(痛み)の原則」によりなかなか止めることができなくなります。
他にほっとできるものを見つけ出すことが大切になります。
次回は、蓄積疲労について解説していきます。
高円寺南診療所 統合医療部 漢方鍼灸医学科 鍼灸師 坂本光昭